BSCKI Nguyễn Á
Thuật ngữ “yếu thế” dùng để chỉ một số nhóm người "đặc biệt" trong xã hội, họ thường gặp các hoàn cảnh khó khăn, vị thế xã hội thấp kém hơn, có thể ở vào tình trạng chưa đủ kinh nghiệm sống, chưa đủ yêu cầu về thể lực, bệnh tật, sức khỏe, có sự thiếu hụt hay khiếm khuyết cơ thể…

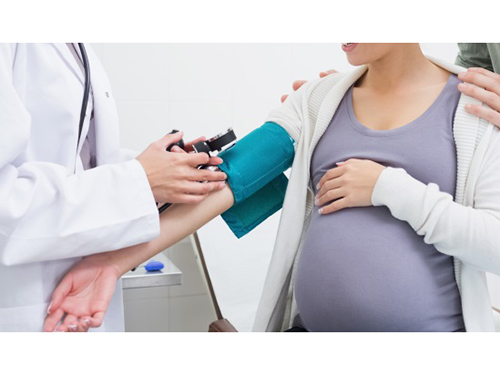
Khám sức khỏe sinh sản cho người khuyết tật tại huyện Hiệp Đức(Ảnh NA)
Nhóm yếu thế có thể gặp hàng loạt những thách thức, rào cản ngăn cản khả năng hòa nhập cộng đồng. Rào cản đó có thể liên quan đến thể chất (khuyết tật, bệnh tật…), việc làm/nghề nghiệp (di cư, người ăn xin, lang thang, cơ nhỡ …), rào cản do các yếu tố địa lý, môi trường (dân tộc ít người, người sống trong vùng thiên tai thảm họa…), hay rào cản từ hoàn cảnh sống, sự kỳ thị của xã hội (nạn nhân của buôn bán người, tù nhân, người chịu ảnh hưởng bởi HIV/AIDS, người đồng tính, chuyển giới…).
Dịch vụ y tế/Chăm sóc sức khỏe (CSSK)/Sức khỏe sinh sản (SKSS) là 1 trong 4 loại dịch vụ xã hội cơ bản đối với con người, đặc biệt là nhóm yếu thế, bao gồm: 1) Dịch vụ đáp ứng nhu cầu vật chất cơ bản; 2) Dịch vụ y tế/CSSK/SKSS; 3) Dịch vụ giáo dục và 4) Dịch vụ thông tin và giải trí.
Bốn nhóm rào cản về dịch vụ CSSK đối với nhóm yếu thế:
1. Nhóm rào cản về sự sẵn có của dịch vụ xã hội (bao gồm cả việc làm, CSSK/SKSS…)
- Các cơ sở cung cấp dịch vụ SKSS đối với người yếu thế còn chưa đáp ứng yêu cầu cả về số lượng và chất lượng.
- Việc cung ứng các dịch vụ dự phòng, ngăn ngừa và giảm hại phù hợp với người yếu thế còn chưa đáp ứng được nhu cầu.
- Dịch vụ tư vấn chưa phù hợp và chưa đáp ứng mong đợi về SKSS/Sức khỏe tình dục (SKTD) của người yếu thế.
- Các cơ sở y tế không sẵn có những dịch vụ trợ giúp mang tính liên kết, toàn diện như: trợ giúp nạn nhân của bạo hành, trợ giúp tâm lý, trợ giúp pháp lý, nơi lánh nạn…..
- Dịch vụ y tế khẩn cấp tại những vùng khó khăn, những nơi bị ảnh hưởng bởi thiên tai, thảm họa còn chưa sẵn có, sự hạn chế về phương tiện và hệ thống các dịch vụ trợ giúp là rào cản lớn đối với người dân vùng bị nạn. Đặc biệt trong trường hợp này, các dịch vụ SKSS còn chưa được coi trọng và chưa được đầu tư phù hợp.
2. Nhóm rào cản về sự tiếp cận với dịch vụ (do chi phí, khoảng cách, thiếu thông tin/thiếu công khai…)
- Cơ sở y tế ít được nâng cấp; việc xây dựng bố trí chưa thật thuận lợi cho người yếu thế nói chung, đặc biệt chưa quan tâm đúng mức đối tượng người khuyết tật (NKT).
- Rào cản từ cán bộ cung cấp dịch vụ:
+ Thái độ: Còn chưa tích cực, thiếu ủng hộ, định kiến, không nhạy cảm, thiếu nhận thức thậm chí còn kỳ thị đối với các nhóm người yếu thế.
+ Kiến thức và kĩ năng: Tiếp cận và cung cấp dịch vụ SKSS cho nhóm người yếu thế đòi hỏi người cung cấp dịch vụ không chỉ có những kiến thức và kĩ năng về chăm sóc SKSS chung, mà còn cần rất nhiều kiến thức và kĩ năng chuyên biệt về làm việc với người yếu thế, kỹ năng xử lý các vấn đề sức khỏe liên quan đến khuyết tật, những hiểu biết và kĩ năng trong lĩnh vực xã hội (các hiểu biết về môi trường, di cư, các kĩ năng sống, cách sử dụng ngôn ngữ ký với nhóm khiếm thính, cách trợ giúp nạn nhân của bạo lực, nạn nhân buôn bán người…).
+ Chưa chú ý sắp xếp đủ thời gian và ưu tiên để có thể cung cấp dịch vụ thân thiện cho người yếu thế, đặc biệt nhiều nhóm yếu thế như: nhóm khuyết tật,…
- Rào cản về sự hạn chế về kiến thức và thái độ của chính NKT cùng gia đình về các vấn đề sức khỏe chung cũng như các dịch vụ: NKT có thể không biết các nơi cung cấp dịch vụ, rất nhiều NKT không có kiến thức về quyền lợi, các vấn đề sức khỏe cũng như dịch vụ nào có sẵn.
- Rào cản kinh tế: Các can thiệp y tế như việc đánh giá, điều trị và sử dụng thuốc thường đòi hỏi NKT phải tự trả thêm các khoản chi phí, gây khó khăn cho họ và gia đình, những người vốn thu nhập đã bị hạn chế
- Rào cản về địa lý và môi trường vật lý: Thiếu các phương tiện vận chuyển và các công trình xây dựng công cộng có điều kiện tiếp cận cho NKT là những ví dụ về các rào cản thường thấy, hay điều kiện hạn hẹp về nguồn lực y tế tại vùng nông thôn (nơi phần đa số NKT sống) và khoảng cách quá xa từ khu dân cư đến nơi cung cấp dịch vụ tại các thành phố lớn cũng là các rào cản quan trọng;
- Rào cản về thông tin và truyền thông: Việc liên hê và giao tiếp giữa NKT với nhân viên y tế có thể khó khăn, chẳng hạn, một người bị khiếm thính có thể gặp khó khăn khi tiếp xúc và làm cho nhân viên y tế hiểu được cách ra dấu của mình, hay việc không có các bức tranh minh họa để giúp cho người có khuyết tật về trí tuệ có thể giao tiếp với cán bộ y tế;
3. Nhóm rào cản từ sự kỳ thị tại gia đình, cơ sở cung cấp dịch vụ, cộng đồng… cũng như vấn đề tự kỳ thị từ bản thân người yếu thế
- Kỳ thị từ gia đình: Nhiều gia đình của người yếu thế cảm thấy e ngại, thậm chí xấu hổ muốn giấu tình trạng của con em mình vì sợ gặp phải sự kỳ thị từ cộng đồng. Thêm vào đó, tâm lý của cha mẹ luôn cho rằng con mình là người thiệt thòi, yếu thế, do đó đã quên đi quyền của các em về SKSS/SKTD.
- Kỳ thị từ cộng đồng, từ người cung cấp dịch vụ: Chính sự thiếu kiến thức, thiếu hiểu biết về các nhóm yếu thế khiến bản thân người cung cấp dịch vụ cũng có cái nhìn còn chưa thật khách quan, có khi còn kỳ thị với một số nhóm yếu thế, nhất là các nhóm người khuyết tật, như đồng tính, …
- Tự kỳ thị: Bản thân người yếu thế cũng tự kỳ thị, tự tạo rào cản cho mình, sống khép kín, thiếu kĩ năng giao tiếp, thiếu cơ hội bày tỏ nhu cầu và điều đó càng khiến họ rơi vào vòng luẩn quẩn của bị kỳ thị và tự kỳ thị.
4. Nhóm rào cản thể chế, chính sách ở tất cả các cấp, các góc độ (từ Chính phủ, từ chương trình, các cơ quan/cơ sở cung cấp dịch vụ, các tổ chức xã hội…)
Thiếu các chính sách hoặc các chính sách không phù hợp, ngay cả ở nơi chính sách được ban hành thì các chính sách cũng có thể không được triển khai thực hiện đúng, không có chế tài và vẫn có thể tồn tại sự phân biệt đối xử với NKT trong quá trình cung cấp dịch vụ y tế;
- Chưa chú trọng đầu tư nghiên cứu, đưa ra các mô hình, các cách tiếp cận phù hợp trong chăm sóc SKSS đối với các nhóm yếu thế.
- Chưa có các kế hoạch, hướng dẫn mang tính tổng thể, thống nhất cả về cung cấp dịch vụ SKSS phù hợp riêng cho các em cũng như các kế hoạch, định hướng giáo dục dạy nghề, việc làm và phát triển... thiếu các cơ sở tư vấn, truyền thông, các trung tâm trợ giúp pháp lý, tâm lý….
- Việc định hướng xã hội tạo môi trường thuận lợi để đáp ứng nhu cầu chính đáng về chăm sóc SKSS cho nhóm người yếu thế còn hạn chế.
- Các chính sách xã hội hoá, chính sách mang tính ủng hộ, tạo điều kiện cho hệ thống các tổ chức xã hội, các doanh nghiệp xã hội, các cơ sở y tế ngoài công lập… cùng tham gia tiếp cận và cung cấp dịch vụ SKSS cho người yếu thế còn có nhiều bất cập.
Chính từ 4 nhóm rào cản trên, để cung cấp dịch vụ SKSS với người khuyết tật, người yếu thế ngành Y tế cần có những giải pháp chính sau:
- Tại cơ sở nên trang bị sẵn một số thông tin cần thiết liên quan đến các nhóm yếu thế (Áp phích, tờ rơi, tài liệu tham khảo về các nhóm yếu thế, cuốn cẩm nang ngôn ngữ SKSS dành cho người khiếm thính, số điện thoại hỗ trợ của một số nhóm tình nguyện chuyên biệt…) để khi cần có thể tra cứu, sử dụng, tìm kiếm sự hỗ trợ.
- Tận dụng các điều kiện sẵn có để cải thiện và làm cho dịch vụ hiện có tại cơ sở mình trở nên thân thiện hơn, dễ tiếp cận hơn với các nhóm yếu thế, lấy ý kiến đóng góp của họ cho dịch vụ tại cơ sở.
- Người cung cấp dịch vụ cần tự tìm hiểu và trang bị cho mình các kiến thức và kĩ năng cần thiết về tâm sinh lý của từng nhóm người khuyết tật, nhóm người yếu thế.
- Cần trung thực và chia sẻ chân thành với nhóm người yếu thế.
- Cần tận dụng mọi cơ hội để tiếp cận và cung cấp dịch vụ lưu động, đưa dịch vụ đến gần hơn với các nhóm yếu thế, đặc biệt các dịch vụ y tế khẩn cấp tại những vùng khó khăn, những nơi bị ảnh hưởng bởi thiên tai, thảm họa.
Bên cạnh đó cần có những chính sách phù hợp, không phân biệt đối xử với NKT trong quá trình cung cấp dịch vụ y tế; nghiên cứu, đưa ra các mô hình, các cách tiếp cận phù hợp trong chăm sóc SKSS đối với các nhóm yếu thế và đặc biệt hơn là giảm và không còn sự kỳ thị của chính gia đình, cơ sở cung cấp dịch vụ, cộng đồng xã hội mà NKT, người yếu thế sinh sống./.